Cos'è Myfreesia?
Myfreesia è un farmaco a base del principio attivo
Etinilestradiolo + Levonorgestrel, appartenente alla categoria degli
Estrogeni + progestinici e nello specifico
Associazioni fisse estro-progestiniche. E' commercializzato in Italia dall'azienda
Viatris Italia S.r.l..
Myfreesia può essere prescritto con
Ricetta RR - medicinali soggetti a prescrizione medica.
Confezioni
Myfreesia 20 mcg/100 mcg 1x21 compresse rivestite con film
Informazioni commerciali sulla prescrizione
Se sei un professionista, potrai trovare le schede tecniche complete e molto altro nell'area riservata di Codifa.it
Indicazioni
Perché si usa Myfreesia? A cosa serve?
Contraccezione orale.
La decisione di prescrivere Myfreesia deve prendere in considerazione i fattori di rischio presenti nella donna, particolarmente per il tromboembolismo venoso (TEV), e confrontare il rischio di TEV con Myfreesia rispetto ad altri contraccettivi ormonali combinati (COC), vedere paragrafi 4.3 e 4.4.
Posologia
Come usare Myfreesia: Posologia
Modo di somministrazione: uso orale
Posologia
Come prendere Myfreesia
Le compresse devono essere assunte nell'ordine indicato sulla confezione blister, ogni giorno, approssimativamente alla stessa ora, se necessario con una piccola quantità di liquido. La dose è di una compressa al giorno, per 21 giorni consecutivi. Ogni confezione successiva deve essere iniziata dopo un'interruzione di 7 giorni durante la quale, di solito, si verifica un'emorragia da sospensione. Questo inizia abitualmente dopo 2 o 3 giorni da quando è stata assunta l'ultima compressa e può non terminare prima dell'inizio della confezione successiva.
Come iniziare l'assunzione di Myfreesia
- Se non si sono usati contraccettivi ormonali (nell'ultimo mese).
L'assunzione della compressa deve avvenire il 1º giorno del normale ciclo mestruale (ossia il primo giorno che ha emorragia mestruale). È inoltre possibile iniziare tra il secondo e il quinto giorno del periodo mestruale, ma in questo caso la donna deve essere avvisata di utilizzare un contraccettivo non-ormonale addizionale per i primi 7 giorni.
- In caso di passaggio da un contraccettivo ormonale combinato (contraccettivo orale combinato, anello vaginale o cerotto transdermico)
L'assunzione di Myfreesia deve iniziare preferibilmente il giorno successivo all'assunzione dell'ultima compressa attiva del precedente contraccettivo orale combinato (l'ultima compressa contenente il principio attivo), ma comunque entro e non oltre il giorno successivo al consueto intervallo di non assunzione delle compresse o della compressa di placebo del precedente contraccettivo orale combinato. In caso siano stati usati l'anello vaginale o il cerotto transdermico, l'assunzione di Myfreesia deve avvenire di preferenza il giorno della rimozione, al più tardi quando sarebbe dovuta avvenire la successiva applicazione.
- In caso di passaggio da un contraccettivo solo progestinico (pillole di solo progestinico, iniezione, impianto) o da un sistema intrauterino a rilascio di progesterone (IUS)
Il passaggio dalle pillole di solo progestinico può avvenire in qualunque giorno (nel caso di un impianto o IUS, il passaggio deve essere effettuato nel giorno della sua rimozione; nel caso di un'iniezione, il passaggio deve essere effettuato alla data in cui si sarebbe praticata la successiva iniezione) ma in tutti questi caso si consiglia di ricorrere ad un ulteriore metodo contraccettivo a barriera nei primi 7 giorni di assunzione delle compresse.
- Dopo aborto nel primo trimestre
L'assunzione delle compresse può iniziare immediatamente. In questo caso, non sono necessarie misure contraccettive supplementari.
- Dopo il parto, oppure dopo aborto nel secondo trimestre
Poiché il periodo immediatamente successivo al parto è associato ad un accresciuto rischio di tromboembolia, i contraccettivi orali devono essere cominciati non prima di 28 giorni dopo il parto in una donna che non allatta, o dopo un aborto al secondo trimestre. Inoltre, nei primi 7 giorni deve essere impiegato un metodo contraccettivo non ormonale.
Tuttavia, in caso di precedenti rapporti sessuali, è necessario escludere una gravidanza prima di iniziare l'assunzione del contraccettivo orale combinato; alternativamente, si dovrà aspettare fino al primo ciclo mestruale.
Per le donne che allattano, vedere paragrafo 4.6.
Durata del trattamento
Myfreesia può essere utilizzato come metodo contraccettivo ormonale per tutto il tempo che si desidera e se i benefici della contraccezione ormonale superano i rischi per la salute (per ulteriori informazioni sugli esami medici regolari, vedere paragrafo 4.4).
In caso di dimenticanza delle compresse
Myfreesia contiene quantità molto limitate di entrambi gli ormoni. Di conseguenza, se si dimentica una dose il margine di efficacia del contraccettivo risulta ridotto.
In caso di mancata assunzione della compressa entro 12 ore, non si ha nessuna riduzione nella protezione contraccettiva. La donna deve assumere la compressa appena se ne ricorda e continuare ad assumere le successive compresse alla solita ora.
Se il ritardo dell'assunzione della compressa supera 12 ore, la protezione contraccettiva potrebbe risultare compromessa. Se non si presenta la consueta emorragia da sospensione dopo la somministrazione dimenticata, è necessario escludere una gravidanza prima di iniziare un nuovo blister.
Per assumere le compresse dimenticate, basarsi su queste due semplici regole:
- Non ritardare mai di oltre 7 giorni l'assunzione delle compresse.
- Per avere adeguata soppressione dell'asse ipotalamo-ipofisario-ovarico è necessario assumere ininterrottamente le compresse per 7 giorni.
In base a quanto sopra, è possibile avanzare la seguente raccomandazione pratica:
L'utilizzatore deve assumere la compressa dimenticata appena se ne ricorda, anche se questo significa dover prendere 2compresse contemporaneamente. In seguito, deve continuare ad assumere le compresse all'ora consueta ogni giorno. Inoltre, si deve utilizzare un ulteriore metodo contraccettivo a barriera, come un preservativo, per i 7 giorni successivi. In caso di rapporti sessuali durante i 7 giorni precedenti, deve essere considerata la possibilità di una gravidanza. Maggiore è il numero di compresse dimenticate, e tanto più questo si verifica in prossimità del periodo di non assunzione delle compresse, maggiore sarà il rischio di gravidanza.
L'utilizzatore deve assumere la compressa dimenticata appena se ne ricorda, anche se questo significa dover prendere 2 compresse contemporaneamente. In seguito, deve continuare ad assumere le compresse all'ora consueta ogni giorno. Se l'assunzione nei 7 giorni precedenti la dimenticanza della compressa è avvenuta correttamente, non sarà necessario ricorrere a misure contraccettive supplementari. In caso di mancata assunzione di più di una compressa, si deve consigliare alla donna di usare precauzioni supplementari per i 7 giorni successivi.
Il rischio di ridotta affidabilità è imminente per via dell'approssimarsi dell'intervallo dei 7 giorni di non assunzione delle compresse. Tuttavia, è possibile evitare una riduzione della protezione contraccettiva modificando l'assunzione delle compresse. Se ci si attiene a una delle due alternative seguenti non sarà necessario prendere ulteriori precauzioni contraccettive, sempre che si siano assunte correttamente tutte le compresse nei 7 giorni che precedono la prima compressa dimenticata. In caso contrario, lei deve seguire la prima delle due alternative e usare precauzioni extra per i 7 giorni successivi.
- L'utilizzatore deve assumere l'ultima compressa dimenticata appena se ne ricorda, anche se questo significa assumere 2 compresse contemporaneamente. In seguito, deve continuare ad assumere le compresse all'ora consueta ogni giorno. La successiva confezione blister di compresse deve essere iniziata non appena sia finito l'attuale blister, ossia senza alcun intervallo tra una confezione e l'altra. È improbabile che l'utilizzatore presenti una emorragia da sospensione fino al termine della seconda confezione di compresse, tuttavia lei potrebbe notare spotting o metrorragia durante l'assunzione delle compresse.
- La donna può anche essere consigliata di interrompere l'assunzione di compresse dell'attuale confezione blister. Lei poi deve osservare un intervallo di 7 giorni senza assumere compresse, compresi i giorni in cui non sono state assunte, e poi proseguire con la successiva confezione blister.
Se la donna dimentica di assumere le compresse e successivamente non presenta sanguinamento da sospensione nel primo intervallo normale di non assunzione, deve essere considerata la possibilità di una gravidanza.
Consigli in caso di patologie gastrointestinali
In caso di patologie gastrointestinali gravi (come ad esempio vomito o diarrea), l'assorbimento può non essere completo e devono quindi essere prese misure contraccettive supplementari. In caso di vomito entro 3-4 ore dall'assunzione di una compressa, una nuova compressa (come sostituzione) deve essere assunta non appena possibile. La nuova compressa deve essere presa entro 12 ore dall'ora consueta di assunzione della compressa se possibile. Se passano più di 12 ore, si applica il consiglio relativo alla mancata assunzione, dato nel paragrafo 4.2 “In caso di dimenticanza delle compresse“. Se la donna non vuole variare il suo consueto schema di assunzione delle compresse, lei deve prendere la compressa (o compresse) extra da un'altra confezione blister.
Come ritardare l'emorragia da sospensione
Per ritardare il mestruo, la donna deve continuare con un'altra confezione blister di Myfreesia senza alcun intervallo di non assunzione delle compresse. È possibile continuare a ritardare il ciclo come desiderato, massimo fino al termine della seconda confezione. In questo periodo la donna può presentare più frequentemente spotting o metrorragia. L'assunzione regolare di Myfreesia è poi ripresa dopo il consueto intervallo libero da compresse di 7 giorni.
Per spostare il mestruo ad un giorno diverso rispetto a quello previsto con le attuali compresse, si può consigliare alla donna di abbreviare il successivo intervallo di non assunzione delle compresse di quanti giorni si desidera. Più breve è questo intervallo e maggiore sarà il rischio di non avere emorragia mestruale ma avrà metrorragia e spotting durante l'assunzione delle compresse della seconda confezione (questo si verifica anche quando si ritarda il mestruo).
Controindicazioni
Quando non dev'essere usato Myfreesia
I contraccettivi ormonali combinati (COC) non devono essere utilizzati se ha i seguenti disturbi. Se una delle seguenti condizioni dovesse insorgere per la prima volta durante l'uso di un COC, deve essere interrotta immediatamente la sua assunzione.
- Presenza o rischio di tromboembolismo venoso (TEV)
- Tromboembolismo venoso – TEV in atto (terapia anticoagulante) o pregressa (ad es. trombosi venosa profonda [TVP] o embolia polmonare [EP]).
- Predisposizione ereditaria nota o acquisita per tromboembolismo venoso, come la resistenza della proteina C attivata (APC, tra cui il fattore V di Leiden), deficit di antitrombina-III, carenza di proteina C, carenza di proteina S
- Intervento chirurgico importante con immobilizzazione prolungata (vedere paragrafo 4.4)
- Alto rischio di tromboembolismo venoso dovuto alla presenza di multipli fattori di rischio (vedere paragrafo 4.4)
- Presenza di fattore di rischio per la trombosi arteriosa
- Tromboembolismo arterioso – tromboembolismo arterioso in atto, pregresso di tromboembolismo arterioso (ad es. infarto miocardico) o sintomi prodromici (ad es. angina pectoris)
- Accidente cerebrovascolare – ictus in atto, pregresso di ictus o sintomi prodromici (ad es. attacco ischemico transitorio, TIA)
- Predisposizione al tromboembolismo arterioso ereditaria nota o acquisita, come iperomocisteinemia e anticorpi antifosfolipidi (anticorpi anticardiolipina, lupus anticoagulanti), valvulopatia trombogenica o aritmia trombogenica.
- Pregresso di emicrania con sintomi neurologici focali
- Alto rischio di tromboembolismo arterioso dovuto a fattori multipli (vedere paragrafo 4.4) o alla presenza di un fattore di rischio grave come:
- diabete mellito con sintomi vascolari
- ipertensione grave
- dislipoproteinemia grave
- fumo (vedere paragrafo 4.4)
- Pancreatite esistente o pregressa se associata a ipertrigliceridemia grave
- Patologia epatica grave, in atto o pregressa, fino a quando i valori della funzionalità epatica non sono tornati alla norma
- Tumori epatici (benigni o maligni), in atto o pregressi
- Tumori maligni la cui crescita è influenzata dagli steroidi sessuali (per esempio degli organi genitali o della mammella), accertati o sospetti
- Emorragia vaginale di natura non accertata
- Amenorrea di natura non accertata
- Ipersensibilità ai principi attivi o ad uno qualsiasi degli eccipienti elencati al paragrafo 6.1.
È controindicato l'uso concomitante di Myfreesia con medicinali contenenti ombitasvir/paritaprevir/ritonavir, dasabuvir, glecaprevir/pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir (vedere paragrafo 4.5).
Avvertenze speciali e precauzioni di impiego
Cosa serve sapere prima di prendere Myfreesia
Motivi per l'immediata interruzione dell'assunzione di Myfreesia (vedere paragrafo 4.3):
- gravidanza nota o sospetta.
- sintomi iniziali infiammazione venosa o segni di possibile trombosi (compresa trombosi retinica), embolia e infarto miocardico (vedere “Avvertenze“ di seguito)
- pressione sanguigna costantemente elevata oltre 140/90 mmHg. La ripresa dell'assunzione del contraccettivo orale combinato può essere presa in considerazione non appena i valori della pressione sanguigna sono normalizzati con trattamento antiipertensivo.
- intervento chirurgico programmato (con almeno 4 settimane di anticipo) e /o immobilizzazione prolungata (per es. dopo incidenti). L'assunzione non deve essere ripresa prima di 2 settimane dopo la rimobilizzazione completa.
- primo episodio o peggioramento di emicrania.
- se i mal di testa si presentano con frequenza, durata o intensità inconsueta, o se compaiono improvvisamente sintomi neurologici focali (possibili primi segni di ictus).
- dolore addominale superiore, ingrossamento del fegato o sintomi di emorragia intraaddominale (possibili indicazioni di tumore al fegato)
- comparsa di ittero, epatite, prurito generalizzato, colestasi, e valori della funzionalità epatica alterati. In caso di funzionalità epatica compromessa, gli ormoni steroidei vengono metabolizzati in misura ridotta.
- peggioramento acuto di diabete mellito.
- porfiria nuova o ricorrente.
Condizioni/fattori di rischio che richiedono particolare attenzione medica:
- fumo
- donne di età superiore ai 35 anni (vedere “Avvertenze“ di seguito)
Avvertenze
- In presenza di una delle condizioni o fattori di rischio sotto riportati, l'appropriatezza di Myfreesia deve essere valutata con la donna.
- In caso di peggioramento o insorgenza di una delle seguenti condizioni o fattori di rischio, la donna deve essere allertata di contattare il medico per decidere se l'uso di Myfreesia debba essere sospeso.
Rischio di tromboembolismo venoso (TEV)
L'uso di qualsiasi contraccettivo ormonale combinato (COC) accresce il rischio di tromboembolia venosa (TEV) rispetto al non usarlo. Prodotti che contengono levonorgestrel, norgestimato o noretisterone sono associati con il rischio più basso di TEV. Il rischio di TEV è il più alto nel primo anno di utilizzo. Ci sono anche evidenze che il rischio è incrementato quando la terapia con un COC viene ricominciata dopo una pausa di 4 settimane o più.
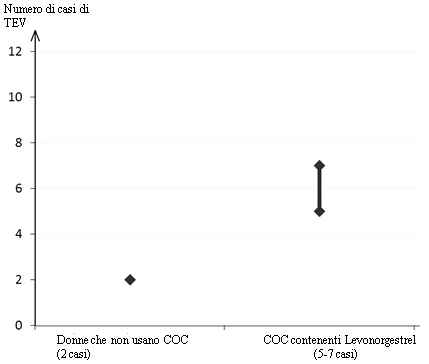
Nelle donne che non usano un COC e non sono incinta, circa 2 su 10.000 svilupperanno un TEV in un anno. Tuttavia, il rischio individuale può essere molto più elevato, in base ai fattori di rischio latenti (vedere di seguito).
In circa 61 donne su 10.000 che utilizzano un COC contenente Levonorgestrel e non sono incinta, si manifesta una TEV nel corso di un anno.
Il numero di TEV all'anno è minore rispetto a quelle attese durante la gravidanza o nel periodo post-parto. La TEV può essere fatale nell'1-2% dei casi.
Numero di casi di TEV su 10.000 donne in un anno
In casi estremamente rari sono stati segnalate trombosi a carico di altri vasi sanguigni nelle utilizzatrici di COC, es. nelle vene ed arterie epatiche, mesenteriche, renali, retiniche
Fattori di rischio per la TEV
Il rischio di complicanze tromboemboliche venose fra le utilizzatrici di COC può aumentare sensibilmente in una donna con fattori di rischio aggiuntivi, particolarmente se ci sono fattori di rischio multipli (vedere tabella).
Myfreesia è controindicato in donne con fattori di rischio multipli che portano ad un alto rischio di trombosi venosa (vedere paragrafo 4.3). Se una donna rientra in più di un fattore di rischio, è possibile che il rischio totale sia maggiore della semplice somma dei fattori singoli – in questo caso il suo rischio di TEV deve essere preso in considerazione. Se il bilancio tra rischio e beneficio è considerato negativo, un COC non deve essere prescritto (vedere paragrafo 4.3).
Tabella: fattori di rischio per la TEV
|
Fattore di rischio
|
Commento
|
|
Obesità (indice di massa corporea oltre 30 kg/m2)
|
Il rischio aumenta sensibilmente all'aumentare dell'indice di massa corporea. È particolarmente importante se sono presenti altri fattori di rischio
|
|
Immobilizzazione prolungata, interventi chirurgici maggiori, qualsiasi intervento chirurgico a gambe o bacino, neurochirurgia, o traumi maggiori
Nota: l'immobilizzazione temporanea compresi i viaggi aerei maggiori di 4 ore può essere un fattore di rischio per TEV, specialmente in donne con altri fattori di rischio
|
In questi casi è consigliabile interrompere l'uso della pillola (in caso di interventi programmati con almeno 4 settimane di anticipo) e non riprenderla per almeno due settimane successive alla completa riabilitazione. Per evitare gravidanze inattese deve essere utilizzato un altro metodo contraccettivo.
Deve essere preso in considerazione un trattamento antitrombotico se Myfreesia non è stato interrotto per tempo.
|
|
Anamnesi familiare positiva (tromboembolismo venoso in un fratello o parente specialmente in età relativamente giovane, ad es. prima dei 50 anni)
|
Se c'è il sospetto di una predisposizione ereditaria, la donna dovrebbe essere indirizzata ad uno specialista per un consiglio prima di decidere l'uso di un COC
|
|
Altre condizioni cliniche associate con TEV
|
Cancro, lupus eritematoso sistemico, sindrome emolitica uremica, malattia infiammatoria cronica dell'intestino (morbo di Crohn o colite ulcerativa) e malattia a cellule falciformi
|
|
Età avanzata
|
In particolare sopra i 35 anni
|
| Nelle prime 4 settimane dopo un parto o un aborto spontaneo nel secondo trimestre |
Vedere anche paragrafo 4.2 |
Non vi è consenso sul possibile ruolo di vene varicose e tromboflebiti superficiali nell'esordio o nell'evoluzione della trombosi venosa.
Deve essere considerato il maggiore rischio di tromboembolia durante la gravidanza, e particolarmente nelle 6 settimane del periodo puerperale (per maggiori informazioni, vedere paragrafo 4.6 “Gravidanza e allattamento“).
Sintomi della TEV (trombosi venosa profonda e embolia polmonare)
In caso di sintomi, le donne devono essere allertate di cercare urgentemente aiuto medico e informare il professionista sanitario del fatto che sta assumendo un COC.
I sintomi della trombosi venosa profonda possono includere:
- gonfiore unilaterale della gamba e/o piede o lungo una vena della gamba;
- dolore o indolenzimento della gamba, percepibile solo quando si è in piedi o si cammina
- aumento di calore nella gamba in questione, scolorimento o rossore della pelle della gamba.
I sintomi dell'embolia polmonare (EP) possono includere:
- improvvisa e ingiustificata mancanza di respiro o respiro accelerato;
- improvvisa tosse, che può essere associata ad emottisi;
- dolore toracico acuto;
- grave stordimento o vertigini;
- battito cardiaco rapido o irregolare.
Alcuni di questi sintomi (ad es. “mancanza di respiro“, “tosse“) non sono specifici e possono essere male interpretati come eventi più comuni e meno gravi (ad es. infezioni del tratto respiratorio). Altri segni di occlusione vascolare possono includere: dolore improvviso, gonfiore e colorazione bluastra di un'estremità.
Se l'occlusione avviene nell'occhio, i sintomi possono passare da una sfocatura indolore della visione alla perdita di visione. A volte la perdita della visione può verificarsi immediatamente.
Rischio di tromboembolismo arterioso (TEA)
Studi epidemiologici hanno associato l'uso di COC con un aumento del rischio di tromboembolismo arterioso (infarto miocardico) o accidente cerebrovascolare (ad es. attacco ischemico transitorio, ictus). I casi di tromboembolismo arterioso possono essere fatali.
Fattori di rischio per TEA
Il rischio di complicazioni tromboembolitiche arteriose o di accidenti cerebrovascolari nelle utilizzatrici di COC aumenta nelle donne che presentano fattori di rischio (vedere tabella). Myfreesia è controindicato se una donna ha un fattore di rischio grave o più fattori per TAP che la pongono ad alto rischio per trombosi arteriosa (vedere paragrafo 4.3). Se una donna presenta più di un fattore di rischio, è possibile che l'aumento del rischio sia maggiore della somma dei fattori individuali – in questo caso il rischio totale dovrebbe essere preso in considerazione. Se il bilancio tra i benefici e i rischi è considerato negativo, non dovrebbe essere prescritto un COC (vedere paragrafo 4.3).
Tabella: fattori di rischio per TEA
|
Fattore di rischio
|
Commento
|
|
Età avanzata
|
Specialmente oltre i 35 anni
|
|
Fumo
|
Le donne devono essere allertate di non fumare se intendono usare un COC. Le donne oltre i 30 anni che continuano a fumare devono essere fermamente avvisate di utilizzare un altro metodo di contraccezione
|
|
Ipertensione
|
|
|
Obesità (indice di massa corporea oltre 30 kg/m2)
|
Il rischio aumenta sensibilmente all'aumentare dell'indice di massa corporea. È particolarmente importante se sono presenti altri fattori di rischio
|
|
Anamnesi familiare positiva (tromboembolismo arterioso in un fratello o parente specialmente in età relativamente giovane, ad es. prima dei 50 anni)
|
Se c'è il sospetto di una predisposizione ereditaria, la donna dovrebbe essere indirizzata ad uno specialista per un consiglio prima di decidere l'uso di un COC
|
|
Emicrania
|
Un aumento della frequenza o gravità dell'emicrania durante l'uso di COC (che può essere prodromico di un evento cerebrovascolare) può essere motivo di interruzione immediata
|
|
Altre condizioni cliniche associate con TEV
|
Diabete mellito, iperomocisteinemia, disturbo cardiaco valvolare e fibrillazione atriale, dislipoproteinemia e lupus eritematoso sistemico
|
Sintomi della TEA
In caso di sintomi, le donne devono essere allertate di cercare urgentemente aiuto medico e informare il professionista sanitario del fatto che sta assumendo un COC.
I sintomi di un accidente cerebrovascolare possono includere:
- improvviso intorpidimento o debolezza di viso, braccio o gamba, specialmente in un solo lato del corpo;
- improvvisa difficoltà a camminare, vertigini, perdita di equilibrio e coordinazione;
- improvvisa confusione, difficoltà a parlare o a comprendere;
- improvvisa difficoltà di vista da uno o entrambi gli occhi;
- improvviso e forte mal di testa senza causa conosciuta;
- perdita di coscienza o svenimento con convulsioni o meno.
Sintomi temporanei suggeriscono che si tratti di un attacco ischemico transitorio (TIA).
I sintomi dell'infarto miocardico possono includere:
- dolore, malessere, agitazione, pesantezza, sensazione di compressione o riempimento a petto, braccio, o sotto dello sterno;
- fastidio della parte alta del corpo che irradia la schiena, mandibola, gola, braccia e stomaco
- sensazione di pienezza, indigestione o soffocamento;
- sudorazione, nausea, vomito o vertigini;
- marcata debolezza, ansia, o fiato corto;
- battito cardiaco rapido o irregolare
Alcuni studi epidemiologici riportano un maggiore rischio di cancro della cervice uterina nelle donne che fanno uso di contraccettivi orali a lungo termine (> 5 anni), tuttavia non si è ancora adeguatamente chiarito in che misura questo risultato possa essere influenzato dagli effetti del comportamento sessuale e da altri fattori come il papilloma virus umano (HPV).
Una meta-analisi di 54 studi epidemiologici mostra che esiste un leggero aumento del rischio relativo di tumore della mammella (RR=1,24) nelle donne che assumono contraccettivi orali combinati. Questo maggiore rischio si riduce gradualmente nei 10 anni successivi alla sospensione del contraccettivo orale combinato. Poiché il tumore della mammella insorge raramente nelle donne di età inferiore ai 40 anni, l'aumento dei casi diagnosticati di neoplasia tumore della mammella nelle donne che usano contraccettivi orali, o che li hanno usati in precedenza, è basso rispetto al rischio globale di tumore della mammella. Questi studi non evidenziano alcun rapporto causale. L'andamento del rischio maggiore osservato potrebbe essere riconducibile a una diagnosi più precoce del tumore della mammella in donne che assumono contraccettivi orali combinati, agli effetti biologici dei contraccettivi orali combinati o a una combinazione di entrambi i fattori. I casi diagnosticati di tumore della mammella nelle donne che assumono contraccettivi orali tendono ad essere meno avanzati dal punto di vista clinico, rispetto ai casi diagnosticati nelle donne che non assumono contraccettivi orali.
In rari casi nelle donne che assumono contraccettivi orali combinati si sono riscontrati tumori epatici benigni e ancora più raramente casi di tumori epatici maligni. In casi isolati questi tumori hanno portato ad emorragia intra-addominale con esito potenzialmente fatale. Considerare la possibilità di tumore epatico come diagnosi differenziale in presenza di forte dolore addominale superiore, in caso di epatomegalia o dinanzi a segni di emorragia intra-addominale nelle donne che assumono contraccettivi orali combinati.
L'uso di contraccettivi orali combinati ad alto dosaggio (50 μg etinilestradiolo) riduce il rischio di cancro all'endometrio e all'ovaio. Rimane da confermare se ciò sia valido anche per i contraccettivi orali combinati a basso dosaggio.
Le donne con ipertrigliceridemia o anamnesi familiare di questo disturbo possono essere a maggiore rischio di pancreatite se assumono un contraccettivo orale combinato.
Malgrado siano stati segnalati lievi innalzamenti della pressione arteriosa in molte donne che prendono contraccettivi orali combinati, gli innalzamenti rilevanti dal punto di vista clinico sono rari. Solo in questi rari casi una interruzione immediata dell'uso dei contraccettivi orali combinati è giustificata. Se durante l'assunzione dei contraccettivi orali combinati in preesistente ipertensione, i valori di pressione costantemente elevati o un significante aumento di pressione non rispondono in modo adeguato al trattamento antipertensivo, i contraccettivi orali combinati devono essere sospesi. Quando appropriato l'uso dei contraccettivi orali combinati deve essere ripreso una volta raggiunta una pressione normotesa con la terapia antipertensiva.
È stata segnalata la possibilità dei seguenti disturbi o il loro peggioramento, sia durante la gravidanza sia con l'uso dei contraccettivi orali combinati, benché l'evidenza di un'associazione con l'uso di contraccettivi orali combinati non è conclusiva: ittero e/o prurito legato a colestasi, formazione di calcoli biliari, porfiria, lupus eritematoso sistemico, sindrome emolitico-uremica, corea di Sydeham, herpes gestationis, perdita di udito a causa di otosclerosi.
Gli estrogeni esogeni possono indurre o esacerbare i sintomi dell'angioedema ereditario e acquisito.
Una compromissione acuta o cronica della funzionalità epatica può necessitare della sospensione dell'uso dei contraccettivi orali combinati fino alla normalizzazione dei test di funzionalità epatica. La ricomparsa di ittero colestatico o prurito da colestasi manifestatosi per la prima volta in gravidanza o durante un precedente trattamento con steroidi sessuali impone l'interruzione dei contraccettivi orali combinati.
Sebbene i contraccettivi orali combinati possano influire sulla resistenza periferica all'insulina e sulla tolleranza al glucosio, non vi è evidenza della necessità di un aggiustamento del regime terapeutico nelle pazienti diabetiche che usano contraccettivi orali combinati a basse dosi (contenenti < 0,05 mg etinilestradiolo). Tuttavia, le donne diabetiche devono essere attentamente monitorate, particolarmente durante il periodo iniziale di assunzione dei contraccettivi orali combinati.
L'umore depresso e la depressione sono effetti indesiderati ben noti dell'uso di contraccettivi ormonali (vedere paragrafo 4.8). La depressione può essere grave ed è un fattore di rischio ben noto per il comportamento suicidario e il suicidio. Alle donne va consigliato di contattare il medico in caso di cambiamenti d'umore e sintomi depressivi, anche se insorti poco dopo l'inizio del trattamento.
Il peggioramento della depressione endogena, dell'epilessia, del morbo di Crohn e della colite ulcerosa è stato segnalato durante l'impiego dei contraccettivi orali combinati.
Occasionalmente si può verificare la comparsa di cloasmi, in particolare in donne con anamnesi di cloasma gravidico. Le donne predisposte al cloasma devono evitare l'esposizione alla luce solare o alla radiazione ultravioletta durante l'assunzione dei contraccettivi orali combinati.
Questo medicinale contiene lattosio. Le pazienti affette da rari problemi ereditari di intolleranza al galattosio, da deficit totale di lattasi, o da malassorbimento di glucosio-galattosio, non devono assumere questo medicinale.
Esame/consulto medico
Prima di iniziare o di riprendere il trattamento con Myfreesia, si deve raccogliere un'anamnesi medica completa (incluso un'anamnesi familiare) e si deve escludere la gravidanza. Deve essere misurata la pressione arteriosa ed effettuato un esame obiettivo, secondo quanto indicato alle voci controindicazioni (vedere paragrafo 4.3) e avvertenze (vedere paragrafo 4.4). È importante attirare l'attenzione della donna sulle informazioni riguardanti la trombosi venosa e arteriosa, incluso il rischio di Myfreesia rispetto ad altri COC, i sintomi di TEV e TEA, i fattori di rischio noti e cosa fare in caso di una sospetta trombosi.
Informare le pazienti di leggere sempre attentamente il foglio illustrativo e seguire i consigli indicati. La frequenza e la natura di tali valutazioni devono basarsi sui protocolli clinici correntemente accettati ed essere adattate individualmente alla singola paziente
Informare le pazienti che i contraccettivi ormonali non proteggono da infezioni da HIV (AIDS) o da altre infezioni sessualmente trasmissibili.
Efficacia ridotta
L'efficacia dei contraccettivi orali combinati potrebbe ridursi in caso di mancata assunzione delle compresse (vedere paragrafo 4.2), di disturbi gastrointestinali (vedere paragrafo 4.2) o di trattamenti concomitanti (vedere paragrafo 4.5).
Riduzione del controllo del ciclo
Con l'assunzione di qualunque contraccettivo orale combinato può verificarsi emorragia irregolare (spotting o metrorragia), particolarmente nei primi mesi d'uso. Pertanto, è opportuno procedere alla valutazione di eventuale emorragia irregolare solo dopo un periodo di adattamento di circa 3 cicli mestruali.
Se l'emorragia irregolare persiste, oppure si verifica dopo precedenti cicli regolari, considerare la possibilità di cause non ormonali e prendere adeguate precauzioni diagnostiche per escludere neoplasie maligne o una gravidanza. Queste possono includere il ‘curettage'.
Quando entrambe sono state escluse, Myfreesia può essere ripreso o la donna può passare ad un altro preparato. Se il contraccettivo ormonale combinato non viene assunto regolarmente o viene assunto in combinazione con alcuni altri medicinali, può verificarsi sanguinamento intermestruali, che potrebbero essere indicativi di una ridotta efficacia contraccettiva (vedere paragrafi 4.2 e 4.5).
In alcune donne l'emorragia da sospensione potrebbe non presentarsi nell'intervallo di non assunzione delle compresse. Tuttavia, se i contraccettivi orali combinati sono stati assunti in base alle istruzioni riportate al paragrafo 4.2, è improbabile che la donna sia incinta. Se, invece, l'assunzione del contraccettivo orale combinati non è avvenuta correttamente nel periodo precedente alla prima assenza di ciclo, o di due cicli consecutivi, escludere la possibilità di gravidanza prima di continuare l'assunzione del contraccettivo orale combinato.
La ripresa di un ciclo normale può richiedere più tempo dopo l'interruzione dei contraccettivi ormonali. In alcune donne possono verificarsi amenorrea (con eventuale anovulazione) o oligomenorrea, in particolare se questi disturbi del si sono verificati in precedenza.
1 Mediana dell'intervallo di 5-7 su 10.000 donne, basata sul rischio relative dei COC contenenti levonorgestrel versus il non utilizzo di contraccettivi approssimativamente da 2.3 a 3.6
Interazioni con altri medicinali e altre forme di interazione
Quali farmaci o alimenti possono modificare l'effetto di Myfreesia
Nota: Prendere visione delle informazioni di prescrizione dei medicinali concomitanti, per identificare le potenziali interazioni.
- Effetto di altri medicinali su Myfreesia
Le interazioni si possono verificare con i farmaci che inducono gli enzimi microsomiali che possono determinare un aumento della clearance degli ormoni sessuali e che possono portare a metrorragia e/o fallimento della contraccezione.
Gestione
L'induzione enzimatica può essere osservata dopo qualche giorno di trattamento. L'induzione massima di enzimi si osserva generalmente nell'arco di qualche settimana. Dopo l'interruzione della terapia l'induzione enzimatica può essere mantenuta per circa 4 settimane.
Terapia a breve termine
Le donne in trattamento con farmaci induttori enzimatici, devono ricorrere ad un metodo contraccettivo a barriera o ad altro metodo contraccettivo in aggiunta al contraccettivo orale combinato. Il metodo barriera deve essere usato durante tutto il periodo della somministrazione concomitante del medicinale e per 28 giorni dopo la sua sospensione. Se la terapia concomitante procede oltre la fine delle compresse contenute nell'astuccio di contraccettivo orale combinato, il successivo astuccio di contraccettivo orale combinato deve essere cominciato subito dopo senza rispettare il solito intervallo senza compresse.
Terapia a lungo termine
Nelle donne sottoposte a trattamenti a lungo termine con principi attivi che inducono gli enzimi epatici, si raccomanda l'uso di altri metodi contraccettivi affidabili, non ormonali.
Le seguenti interazioni sono state riportate in letteratura.
Sostanze che aumentano la clearance dei contraccettivi orali combinati (ridotta efficacia dei contraccettivi orali combinati per induzione enzimatica), ad es.:
Barbiturici, bosentan, carbamazepina, fenitoina, primidone, rifampicina, e i farmaci contro l'HIV ritonavir, nevirapina e efavirenz ed eventualmente anche felbamato, griseofulvina, oxcarbazepina, topiramato e prodotti contenenti Hypericum perforatum (erba di S. Giovanni).
Preparazioni contenenti l'erba di San Giovanni (Hypericum perforatum) non devono essere usate in concomitanza con le compresse di Myfreesia, poiché potrebbero ridurre l'efficacia contraccettiva di Myfreesia. Sono stati segnalati metrorragia e gravidanze indesiderate. L'effetto di induzione enzimatica potrebbe durare fino a 2 settimane dopo l'interruzione del trattamento con l'erba di San Giovanni. Sostanze con effetti variabili sulla clearance dei contraccettivi orali combinati:
Quando co-somministrati con i contraccettivi orali combinati, diverse combinazioni di inibitori delle proteasi HIV e inibitori non-nucleosidici della trascrittasi inversa, incluse le combinazioni con inibitori HCV possono aumentare o diminuire le concentrazioni plasmatiche di estrogeno o progestinici. L'effetto netto di questi cambiamenti più avere rilevanza clinica in alcuni casi.
Di conseguenza, le informazioni prescrittive di medicinali HIV/HCV concomitanti devono essere consultate per identificare potenziali interazioni e tutte le raccomandazioni correlate. In caso di dubbi, un metodo contraccettivo a barriera addizionale deve essere utilizzato dalla donna in terapia con inibitori della proteasi o inibitori non nucleosidi della trascrittasi inversa.
I seguenti principi attivi possono aumentare la concentrazione sierica degli steroidi sessuali contenuti in Myfreesia (inibitori enzimatici)
- principi attivi che inibiscono l'etinilestradiolo nella parete gastrointestinale, come acido ascorbico o paracetamolo
- atorvastatina (aumento del 20% della AUC dell'etinilestradiolo)
- principi attivi che inibiscono gli enzimi microsomiali epatici (inibitori potenti e moderati di CYP3A4), come antimicotici imidazolici (es. itraconazolo, voriconazolo, fluconazolo), verapamil, macrolidi (es. claritromicina, eritromicina, troleandomicina), diltiazem e succo di pompelmo potrebbero aumentare le concentrazioni plasmatiche del progestinico o dell'estrogeno o di entrambi.
Sostanze che diminuiscono la clearance dei contraccettivi orali combinati (inibitori enzimatici):
La rilevanza clinica della potenziale interazione con inibitori enzimatici rimane sconosciuta.
La somministrazione concomitante di forti inibitori CYP3A4 può aumentare le concentrazioni plasmatiche di estrogeno o progestinico di entrambi.
Dosi di etoricoxib da 60 a 120 mg/giorno hanno dimostrato di incrementare le concentrazioni plasmatiche di etinilestradiolo di 1,4 - 1,6 volte, rispettivamente quando assunti in concomitanza con un contraccettivo ormonale combinato contenente 0,035 mg di etinilestradiolo.
Effetto di Myfreesia su altri medicinali
La troleandomicina può aumentare il rischio di colestasi intraepatica in caso di somministrazione concomitante con contraccettivi orali combinati.
I contraccettivi orali combinati potrebbero influenzare il metabolismo di certi altri principi attivi. Di conseguenza le concentrazioni tissutali e plasmatiche potrebbero aumentare (ad esempio ciclosporina) o diminuire (ad esempio lamotrigina).
Myfreesia può interferire con il metabolismo di altri principi attivi:
- mediante l'inibizione degli enzimi microsomiali epatici con conseguente aumento delle concentrazioni sieriche di principi attivi come diazepam (e una serie di altre benzodiazepine), ciclosporina, teofillina, melatonina, tizanidina e glucocorticoidi
- mediante l'induzione della glucuronazione epatica con conseguente riduzione dei livelli sierici, ad esempio, di clofibrato, morfina, lorazepam (così come alcune altre benzodiazepine) e lamotrigina
Etinilestradiolo in vitro è un inibitore reversibile di CYP 2C19, CYP 1A1 e 1A2 così come un inibitore meccanico di CYP3A4 / 5, CYP 2C8 e CYP 2J2. Negli studi clinici, l'uso di un contraccettivo ormonale contenente etinilestradiolo non ha portato ad un incremento, o solo ad un minimo incremento, nei livelli plasmatici dei substrati del CYP3A4 (ad es. midazolam) mentre le concentrazioni plasmatiche dei substrati del CYP1A2 sono state incrementate in modo leggero (ad es. teofillina) o moderato (ad es. tizanidina).
Il fabbisogno di insulina o altri antidiabetici orali può modificarsi come risultato di un cambiamento nella tolleranza al glucosio.
- Interazioni farmacodinamiche
Durante gli studi clinici con pazienti trattati per infezioni da virus dell'epatite C (HCV) con medicinali contenenti ombitasvir/paritaprevir/ritonavir e dasabuvir con o senza ribavirina, si sono verificati aumenti delle transaminasi (ALT) superiori a 5 volte il limite più alto nella norma (ULN) significativamente più frequenti nelle donne che utilizzano farmaci contenenti etinilestradiolo, come i contraccettivi ormonali combinati (CHCs). Inoltre, anche tra pazienti trattati con glecaprevir/pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir, sono stati osservati aumenti delle ALT nelle donne che assumevano farmaci contenenti etinilestradiolo come i CHCs (vedere paragrafo 4.3).
Pertanto, chi utilizza Myfreesia deve passare ad un metodo alternativo di contraccezione (ad esempio, la contraccezione con solo progesterone o metodi non ormonali) prima di iniziare la terapia con questi regimi. Myfreesia può essere ripreso 2 settimane dopo il completamento del trattamento con questi regimi.
L'uso di steroidi contraccettivi potrebbe influire sui risultati di talune analisi di laboratorio, compresi i parametri biochimici di funzionalità epatica, tiroidea, surrenale e renale, i livelli plasmatici di proteine (di trasporto), come la globulina legante corticosteroidi e le frazioni di lipidi/lipoproteine, i parametri del metabolismo dei carboidrati e quelli di coagulazione e fibrinolisi. Normalmente le alterazioni rientrano nei normali valori di riferimento di laboratorio.
Il tipo e l'entità degli effetti dipendono in parte dalla dose degli ormoni utilizzati.
Interazioni riportate su letteratura scientifica internazionalePrima di prendere
"Myfreesia" insieme ad altri farmaci come
“Aprepitant Accord”,
“Aprepitant Teva”,
“Atanto”,
“Atazanavir Krka”,
“Atazanavir Mylan”,
“Atazanavir Sandoz”,
“Aurantin - Soluzione (uso Interno)”,
“Carbamazepina EG”,
“Carbamazepina Zentiva - Compressa A Rilascio Modificato”,
“Dintoina”,
“Dintoinale”,
“Edeven C.M.”,
“Efavirenz E Emtricitabina E Tenofovir Disoproxil Aurobindo”,
“Efavirenz + Emtricitabina + Tenofovir Disoproxil Mylan”,
“Efavirenz Emtricitabina Tenofovir Disoproxil Krka”,
“Efavirenz Emtricitabina Tenofovir Disoproxil Teva”,
“Efavirenz / Emtricitabina / Tenofovir Disoproxil Zentiva”,
“Efavirenz Teva”,
“Emend”,
“Essaven Gel”,
“Evotaz”,
“Fenitoina Hikma”,
“Fenobarbitale Sodico Salf”,
“Firacrono”,
“Fosaprepitant Hikma”,
“Fulcin”,
“Gamibetal Complex”,
“Gardenale”,
“Ivemend”,
“Kaletra - Compresse Rivestite”,
“Kaletra - Soluzione”,
“Liotontrauma”,
“Lopinavir E Ritonavir Mylan”,
“Luminale - Compressa”,
“Luminale - Soluzione (uso Interno)”,
“Maviret - Compresse Rivestite”,
“Maviret - Granulato”,
“Mycobutin”,
“Mysoline”,
“Nervaxon”,
“Nevirapina Mylan”,
“Nevirapina Teva Italia”,
“Norvir - Compresse Rivestite”,
“Norvir - Polvere Per Sospensione”,
“Oxcarbazepina Tecnigen - Compresse Rivestite”,
“Reparil”,
“Reparilexin”,
“Reyataz - Capsula”,
“Rifadin”,
“Rifater”,
“Rifinah”,
“Rifocin”,
“Ritonavir Mylan”,
“Ritonavir Sandoz”,
“Somatoline”,
“Stadmycin”,
“Targretin”,
“Tegretol”,
“Tolep”,
“Viramune”,
“Vosevi”,
“Zigabal - Compressa”, etc.., chiedi al tuo al tuo medico o farmacista di fiducia
di verificare che sia sicuro e non dannoso per la tua salute ...
Fertilità, gravidanza e allattamento
Gravidanza
Myfreesia non è indicato durante la gravidanza.
In caso di gravidanza durante l'assunzione di Myfreesia, sospendere immediatamente il trattamento.
Studi epidemiologici estesi non evidenziano un aumento del rischio di difetti congeniti in bambini nati da donne che hanno assunto contraccettivi orali combinati prima della gravidanza, né un effetto teratogeno a seguito di inavvertita assunzione di contraccettivi orali combinati durante la gravidanza.
Studi condotti su animali hanno mostrato effetti indesiderati durante la gravidanza e l'allattamento (vedi paragrafo 5.3). Sulla base di questi dati relativi agli animali, non possono essere esclusi effetti indesiderati dovuti all'azione ormonale dei principi attivi. Tuttavia, l'esperienza generale con i contraccettivi orali combinati durante la gravidanza non ha fornito alcuna evidenza di un attuale effetto indesiderato nell'uomo.
I dati disponibili circa l'uso di Myfreesia durante la gravidanza sono troppo limitati per consentire delle conclusioni circa gli effetti negativi di Myfreesia sulla gravidanza o sulla salute del feto o del neonato. Finora non sono disponibili dati epidemiologici rilevanti.
Deve essere preso in considerazione l'aumento del rischio di TEV durante il periodo postpartum quando Myfreesia viene ripreso (vedere paragrafi 4.2 e 4.4).
Allattamento
L'uso dei contraccettivi orali combinati può influire sull'allattamento poiché essi potrebbero ridurre la quantità ed alterare la composizione del latte materno. Pertanto, in generale l'uso dei contraccettivi orali combinati non è raccomandato fino allo svezzamento completo del bambino. È possibile l'escrezione di piccole quantità di steroidi contraccettivi e/o dei loro metaboliti nel latte materno durante il trattamento con i contraccettivi orali combinati. Tali quantità possono influire sul bambino.
Effetti sulla capacità di guidare veicoli e sull'uso di macchinari
Non è stato osservato alcun effetto sulla capacità di guidare veicoli o di usare macchinari in utilizzatrici di COC.
Effetti indesiderati
Quali sono gli effetti collaterali di Myfreesia
Descrizione di reazioni avverse selezionate
La somministrazione di contraccettivi orali combinati è associata ad un maggior rischio di:
- malattie tromboemboliche arteriose e venose (es. trombosi venose, embolie polmonari, eventi cerebrovascolari [ictus ischemico ed emorragico, attacchi ischemici transitori], infarto)
- tumori epatici benigni (ad es. iperplasia nodulare focale, adenoma epatico)
- neoplasie cervicali intraepiteliali e carcinoma cervicale
- tumore al seno
Le reazioni avverse più frequenti (≥1/10) associate a Myfreesia sono mal di testa (inclusa emicrania), spotting e sanguinamento intermestruale.
Inoltre, le seguenti reazioni avverse sono state segnalate con l'uso di contraccettivi orali combinati contenenti etinilestradiolo/levonorgestrel. Le seguenti categorie sono state definite per indicare la frequenza delle reazioni avverse:
Frequenza delle reazioni avverse:
|
Molto comune:
|
≥ 1/10
|
|
Comune:
|
≥ 1/100 a < 1/10
|
|
Non comune:
|
≥ 1/1.000 a < 1/100
|
|
Raro:
|
≥ 1/10.000 a < 1/1.000
|
|
Molto raro:
|
< 1/10.000
|
Non nota: la frequenza non può essere definita sulla base dei dati disponibili.
|
Classificazione per Sistemi e Organi
|
frequenza degli effetti indesiderati
|
|
|
molto comune
|
comune
|
non comune
|
raro
|
molto raro
|
non nota
|
|
Infezioni e infestazioni
|
|
Vaginiti, incluso candidiasi
|
|
|
|
|
|
Tumori benigni, maligni e non specificati (cisti e polipi compresi)
|
|
|
|
|
Carcinoma epatocellulare
|
|
|
Disturbi del sistema immunitario
|
|
|
|
Reazioni allergiche, angioedema, gravi reazioni anafilattiche/anafilattoidi con sintomi respiratori e circolatori
|
|
Esacerbazione dei sintomi di angioedema ereditario e acquisito
|
|
Disturbi del metabolismo e della nutrizione
|
|
|
Variazioni dell'appetito (aumento o diminuzione)
intolleranza al glucosio
|
|
|
|
|
Disturbi psichiatrici
|
|
alterazioni dell'umore, incluso depressione; variazioni della libido
|
|
|
|
|
|
Patologie del sistema nervoso
|
Mal di testa (incluso emicranie)
|
Nervosismo, stupore, capogiri
|
|
|
|
|
|
Patologie dell'occhio
|
|
|
|
Intolleranza alle lenti a contatto
|
|
|
|
Patologie gastrointestinali
|
|
Nausea, vomito, dolore addominale
|
Crampi addominali e flatulenza, diarrea
|
|
|
|
|
Patologie epatobiliari
|
|
|
|
Ittero colestatico
|
|
|
|
Patologie della cute e del tessuto sottocutaneo
|
|
Acne
|
Rash, cloasma (meliasma), irsutismo protratto, alopecia, orticaria
|
Eritema nodoso, eritema multiforme
|
|
|
|
Patologie dell'apparato riproduttivo e della mammella
|
|
Dolore al seno, tensione mammaria, sensibilità delle mammelle, ingrossamento del seno, secrezione della ghiandola mammaria, dismenorrea, variazioni del flusso mestruale, variazioni delle secrezioni del muco cervicale e della cervice, amenorrea
|
|
|
|
|
|
Patologie sistemiche e condizioni relative alla sede di somministrazione
|
|
Ritenzione idrica/edema
|
|
|
|
|
|
Patologie vascolari
|
|
|
|
TEV
TEA
|
|
|
|
Esami diagnostici
|
|
Variazioni di peso (aumento o diminuzione)
|
Aumento della pressione arteriosa, variazioni dei livelli dei lipidi nel sangue incluso
ipertrigliceridemia
|
Diminuzione dei livelli sierici di acido folico (i livelli sierici di acido folico possono essere diminuiti da una terapia con contraccettivi orali combinati. In caso di gravidanza poco dopo l'interruzione del contraccettivo orale, la diminuzione dei livelli sierici di acido folico può essere di rilevanza clinica).
|
|
|
Inoltre, i seguenti eventi avversi sono stati segnalati con l'uso di contraccettivi orali combinati: la frequenza di queste reazioni avverse non può essere determinata dalle segnalazioni.
- Infiammazione nervo ottico (può causare perdita della vista totale o parziale), trombosi dei vasi retinici
- Esacerbazione di vene varicose
- Pancreatite con contemporanea grave ipertrigliceridemia
- Colite ischemica
- Danno epatico (ad es. epatite, disfunzione epatica)
- Disturbi biliari, inclusi calcoli biliari (i contraccettivi orali combinati possono causare un disturbo biliare o esacerbare un disturbo biliare esistente)
- Sindrome emolitica-uremica
- Herpes gestazionale
- Otosclerosi
- Esacerbazione del lupus eritematoso sistemico
- Esacerbazione della porfiria
- Esacerbazione della corea di Sydenham)
- Esacerbazione della depressione
- Disturbi infiammatori intestinali cronici (morbo di Crohn, colite ulcerosa)
- Endometriosi, fibroma uterino
- Epilessia
Segnalazione delle reazioni avverse sospette
La segnalazione delle reazioni avverse sospette che si verificano dopo l'autorizzazione del medicinale è importante, in quanto permette un monitoraggio continuo del rapporto beneficio/rischio del medicinale. Agli operatori sanitari è richiesto di segnalare qualsiasi reazione avversa sospetta tramite il sistema nazionale di segnalazione all'indirizzo
https://www.aifa.gov.it/content/segnalazionireazioni-avverse.
Sovradosaggio
Cosa fare se avete preso una dose eccessiva di Myfreesia
Non sono stati riportati finora effetti di sovradosaggio con Myfreesia. Sulla base dell'esperienza generale con i contraccettivi orali combinati, i sintomi che possono verificarsi in tal caso sono: nausea, vomito e, nelle ragazze giovani, leggera emorragia vaginale. Non vi è alcun antidoto e il trattamento deve essere sintomatico.
Scadenza
Conservazione
Non conservare a temperatura superiore ai 25°C.
Farmaci Equivalenti
Foglietto Illustrativo
Fonti Ufficiali
