Cos'è Yvette?
Confezioni
Yvette 60 mcg/15 mcg 1x28 compresse film rivestite
Informazioni commerciali sulla prescrizione
Se sei un professionista, potrai trovare le schede tecniche complete e molto altro nell'area riservata di Codifa.it
Indicazioni
Perché si usa Yvette? A cosa serve?
Contraccettivo ormonale per via orale.
La decisione di prescrivere Yvette deve prendere in considerazione i fattori di rischio attuali della singola donna, in particolare quelli relativi alle tromboembolie venose (TEV) e il confronto tra il rischio di TEV associato a Yvette e quello associato ad altri contraccettivi ormonali combinati (COC) (vedere paragrafi 4.3 e 4.4).
Posologia
Come usare Yvette: Posologia
La paziente deve assumere regolarmente una compressa al giorno alla stessa ora e senza dimenticarsi, per 28 giorni consecutivi (una compressa attiva di colore giallo chiaro i primi 24 giorni e una compressa placebo di colore bianco i successivi 4 giorni), senza alcun intervallo tra due blister. L'emorragia da sospensione inizia in genere 2-3 giorni dopo l'assunzione dell'ultima compressa attiva e può continuare dopo l'inizio del blister successivo.
Inizio del trattamento con Yvette
- Nessuna somministrazione di un altro contraccettivo ormonale durante il mese precedente:
La paziente deve prendere la prima compressa il primo giorno del ciclo.
- Passaggio da un altro contraccettivo ormonale combinato (COC) combinato, anello vaginale o cerotto transdermico:
La paziente deve prendere la prima compressa preferibilmente il giorno dopo l'assunzione dell'ultima compressa attiva del precedente COC, comunque entro il giorno successivo il consueto intervallo senza compressa o con compressa placebo del precedente COC. Nel caso in cui siano stati usati un anello vaginale o un cerotto transdermico, la paziente deve iniziare a usare Yvette preferibilmente il giorno della rimozione, comunque entro il giorno per il quale sarebbe stata prevista l'applicazione successiva.
- Passaggio da un contraccettivo solo progestinico (pillola solo progestinica, iniezione, impianto) o da un sistema a rilascio intrauterino di progesterone (IUS):
La paziente può passare in qualsiasi giorno a Yvette dalla pillola solo progestinica (da un impianto o da uno IUS deve farlo il giorno della sua rimozione, mentre da un sistema iniettabile il giorno per il quale sarebbe stata prevista l'iniezione successiva), ma in tutti questi casi per i primi 7 giorni di trattamento con le compresse di Yvette deve usare un ulteriore metodo di barriera.
- Dopo un'interruzione di gravidanza nel primo trimestre:
La somministrazione di Yvette può essere iniziata immediatamente. Non è necessario utilizzare un ulteriore metodo contraccettivo.
- Dopo un parto o un'interruzione di gravidanza nel secondo trimestre:
La paziente deve iniziare il trattamento tra il 21° e il 28° giorno dopo il parto o l'interruzione della gravidanza nel secondo trimestre. Se la somministrazione inizia più tardi, la paziente per i primi 7 giorni di trattamento deve usare un ulteriore metodo di barriera. Tuttavia, se la paziente ha avuto nel frattempo un rapporto, prima di iniziare la terapia con il COC deve essere esclusa una possibile gravidanza, oppure si deve attendere il successivo periodo mestruale.
Per quanto riguarda l'allattamento, vedere il paragrafo 4.6.
Dimenticanza di una o più compresse
La dimenticanza di una compressa gialla può ridurre l'efficacia contraccettiva, in particolare se si tratta della prima compressa del blister.
Se si accorge della dimenticanza di una compressa gialla entro 12 ore dall'orario consueto di assunzione, la paziente deve assumere immediatamente la compressa dimenticata e continuare normalmente il trattamento, assumendo la compressa successiva al solito orario.
Se la paziente si accorge della dimenticanza di una compressa gialla oltre 12 ore dopo l'orario consueto di assunzione, la protezione contraccettiva può essere ridotta. La gestione delle compresse dimenticate può essere effettuata seguendo queste due regole fondamentali:
- l'assunzione delle compresse non deve mai essere interrotta per più di 7 giorni;
- per ottenere un'adeguata soppressione dell'asse ipotalamico-pituitario-ovarica è necessaria un'assunzione ininterrotta della durata di 7 giorni.
Pertanto nella pratica quotidiana possono essere seguiti i seguenti consigli:
L'ultima compressa dimenticata deve essere assunta immediatamente, anche se questo significa prendere due compresse lo stesso giorno, e il trattamento contraccettivo deve essere continuato fino alla fine del blister, utilizzando contemporaneamente un altro metodo anticoncezionale di tipo meccanico (preservativo, spermicidi etc.) per i successivi 7 giorni.
Se le compresse sono state dimenticate nella prima settimana del ciclo e nei 7 giorni precedenti la dimenticanza ha avuto luogo un rapporto, deve essere considerata la possibilità di una gravidanza. Maggiore è il numero delle compresse dimenticate e più vicine sono al consueto intervallo di placebo, più elevato è il rischio di una gravidanza.
Se la confezione in uso contiene meno di 7 compresse di colore giallo chiaro, le compresse bianche devono essere scartate e il blister successivo deve essere iniziato il giorno seguente l'assunzione dell'ultima compressa di colore giallo chiaro della confezione in uso. È improbabile che la paziente sperimenti un'emorragia da sospensione fino all'intervallo senza compresse del secondo blister, ma può sperimentare spotting o emorragia “da rottura“.
Se al termine del secondo blister la paziente non ha avuto emorragia da sospensione, prima di continuare il trattamento deve essere esclusa la possibilità di una gravidanza.
La dimenticanza di una o più compresse bianche non ha conseguenze, posto che l'intervallo tra l'ultima compressa di colore giallo chiaro del blister in uso e la prima compressa di colore giallo chiaro del blister successivo non superi i 4 giorni.
In caso di patologie gastrointestinali:
L'insorgenza di patologie gastrointestinali, come vomito o diarrea in forma grave nelle 4 ore successive all'assunzione della compressa, può provocare una temporanea inefficacia della contraccezione, a causa di una riduzione dell'assorbimento degli ormoni: in questo caso si rende necessaria l'adozione degli stessi accorgimenti raccomandati per la dimenticanza di una compressa per meno di 12 ore. Le compresse supplementari devono essere prese da un blister di riserva. Se questi episodi si ripetono per diversi giorni, sarà necessario usare un metodo contraccettivo non ormonale (preservativo, spermicidi etc.) fino a quando non si riprende a usare il blister successivo.
Modo di somministrazione
Uso orale
Controindicazioni
Quando non dev'essere usato Yvette
I contraccettivi ormonali combinati (COC) non devono essere usati nelle seguenti condizioni. Se una delle condizioni appare per la prima volta durante l'uso del COC, il medicinale deve essere immediatamente sospeso.
- Ipersensibilità al principio attivo o a uno qualsiasi degli eccipienti elencati al paragrafo 6.1
- Presenza o rischio di tromboembolia arteriosa (TEA)
- Tromboembolia arteriosa – tromboembolia arteriosa in corso o pregressa (ad es. infarto miocardico) o condizioni prodromiche (ad es. angina pectoris)
- Malattia cerebrovascolare – ictus in corso o pregresso o condizioni prodromiche (ad es. attacco ischemico transitorio (transient ischaemic attack, TIA))
- Predisposizione ereditaria o acquisita nota alla tromboembolia arteriosa, come iperomocisteinemia e anticorpi antifosfolipidi (anticorpi anticardiolipina, lupus anticoagulante)
- Precedenti di emicrania con sintomi neurologici focali
- Rischio elevato di tromboembolia arteriosa dovuto alla presenza di più fattori di rischio (vedere paragrafo 4.4) o alla presenza di un fattore di rischio grave come:
- diabete mellito con sintomi vascolari
- ipertensione grave
- dislipoproteinemia grave
- Presenza o rischio di tromboembolia venosa (TEV)
- Tromboembolia venosa – TEV in corso (con assunzione di anticoagulanti) o pregressa (ad es. trombosi venosa profonda [TVP] o embolia polmonare [EP])
- Predisposizione ereditaria o acquisita nota alla tromboembolia venosa, come resistenza alla proteina C attivata (incluso fattore V di Leiden), carenza di antitrombina III, carenza di proteina C, carenza di proteina S
- Intervento chirurgico maggiore con immobilizzazione prolungata (vedere paragrafo 4.4)
- Rischio elevato di tromboembolia venosa dovuto alla presenza di più fattori di rischio (vedere paragrafo 4.4)
- Adenoma o carcinoma epatico patologia attiva del fegato fino a quando la funzionalità epatica non è tornata normale
- Diagnosi o sospetto di tumori maligni indotti dagli ormoni sessuali steroidei (per esempio degli organi genitali o del seno)
- Sanguinamento vaginale non diagnosticato.
Yvette è controindicato per l'uso concomitante con specialità medicinali contenenti ombitasvir/paritaprevir/ritonavir o dasabuvir o medicinali contenenti glecaprevir/pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir (vedere paragrafo 4.5).
Avvertenze speciali e precauzioni di impiego
Cosa serve sapere prima di prendere Yvette
Avvertenze
Nel caso in cui fosse presente una delle condizioni o uno dei fattori di rischio menzionati sotto, l'idoneità di Yvette deve essere discussa con la donna.
In caso di peggioramento o di prima comparsa di uno qualsiasi di questi fattori di rischio o di queste condizioni, la donna deve rivolgersi al proprio medico per determinare se l'uso di Yvette debba essere interrotto.
Rischio di tromboembolia venosa (TEV)
L'uso di qualsiasi contraccettivo ormonale combinato (COC) determina un aumento del rischio di tromboembolia venosa (TEV) rispetto al non uso. I prodotti che contengono levonorgestrel, norgestimato o noretisterone sono associati a un rischio inferiore di TEV. Il rischio associato agli altri prodotti come Yvette, può essere anche doppio. La decisione di usare un prodotto diverso da quelli associati a un rischio di TEV più basso deve essere presa solo dopo aver discusso con la donna per assicurarsi che essa comprenda il rischio di TEV associato a Yvette, il modo in cui i suoi attuali fattori di rischio influenzano tale rischio e il fatto che il rischio che sviluppi una TEV è massimo nel primo anno di utilizzo. Vi sono anche alcune evidenze che il rischio aumenti quando l'assunzione di un COC viene ripresa dopo una pausa di 4 o più settimane.
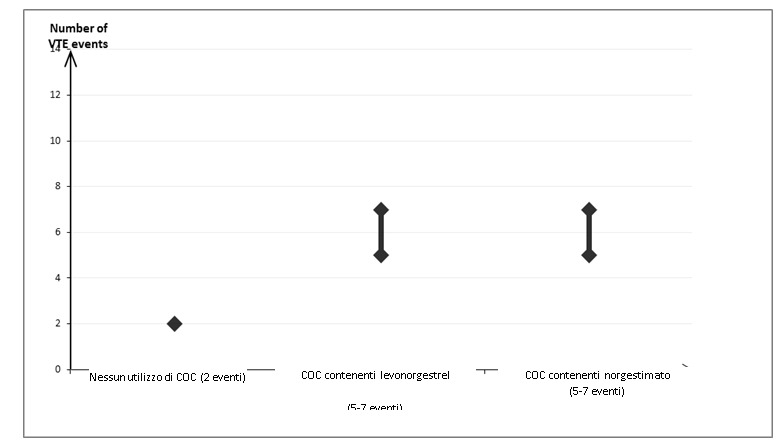
Circa 2 donne su 10.000 che non usano un COC e che non sono in gravidanza, svilupperanno una TEV in un periodo di un anno. In una singola donna, però, il rischio può essere molto superiore, a seconda dei suoi fattori di rischio sottostanti (vedere oltre).
Si stima1 che su 10.000 donne che usano un COC contenente gestodene, tra 9 e 12 svilupperanno un TEV in un anno; questo dato si confronta con circa 62 donne che usano un COC contenente levonorgestrel.
In entrambi i casi, il numero di TEV all'anno è inferiore al numero previsto in gravidanza o nel periodo post-parto.
La TEV può essere fatale nell'1-2% dei casi.
Numero di eventi di TEV per 10.000 donne in un anno
Molto raramente in donne che usano COC sono stati riportati casi di trombosi in altri vasi sanguigni, ad esempio vene e arterie epatiche, mesenteriche, renali o retiniche.
Fattori di rischio di TEV
Il rischio di complicanze tromboemboliche venose nelle donne che usano COC può aumentare sostanzialmente se sono presenti fattori di rischio aggiuntivi, specialmente se tali fattori di rischio sono più di uno (vedere la tabella).
Yvette è controindicato se una donna presenta diversi fattori di rischio che aumentano il suo rischio di trombosi venosa (vedere paragrafo 4.3). Se una donna presenta più di un fattore di rischio, è possibile che l'aumento del rischio sia maggiore della somma dei singoli fattori; in questo caso deve essere considerato il suo rischio totale di TEV. Se si ritiene che il rapporto rischi-benefici sia negativo, non si deve prescrivere un COC (vedere paragrafo 4.3).
Tabella: Fattori di rischio di TEV
|
Fattore di rischio
|
Commento
|
|
Obesità (indice di massa corporea (IMC) superiore a 30 kg/m²)
|
Il rischio aumenta considerevolmente all'aumentare dell'IMC.
Particolarmente importante da considerare se sono presenti anche altri fattori di rischio.
|
|
Immobilizzazione prolungata, interventi chirurgici maggiori, interventi chirurgici di qualsiasi tipo a gambe o pelvi, interventi neurochirurgici o trauma maggiore.
Nota: l'immobilizzazione temporanea, inclusi i viaggi in aereo di durata >4 ore, può anche essere un fattore di rischio di TEV, specialmente in donne con altri fattori di rischio
|
In queste situazioni è consigliabile interrompere l'uso del cerotto/della pillola/dell'anello (in caso di interventi elettivi almeno quattro settimane prima) e non riavviarlo fino a due settimane dopo la ripresa completa della mobilità. Per evitare gravidanze indesiderate si deve utilizzare un altro metodo contraccettivo.
Se Yvette non è stato interrotto prima, deve essere preso in considerazione un trattamento antitrombotico.
|
|
Anamnesi familiare positiva (tromboembolia venosa in un fratello o un genitore, specialmente in età relativamente giovane, cioè prima dei 50 anni).
|
Se si sospetta una predisposizione ereditaria, la donna deve essere inviata a uno specialista per un parere prima di decidere l'assunzione di qualsiasi COC.
|
|
Altre condizioni mediche associate a TEV
|
Cancro, lupus eritematoso sistemico, sindrome emolitica uremica, malattie intestinali infiammatorie croniche (malattia di Crohn o colite ulcerosa) e anemia falciforme.
|
|
Età avanzata
|
In particolare al di sopra dei 35 anni
|
Non vi è accordo sul possibile ruolo delle vene varicose e della tromboflebite superficiale nell'esordio e nella progressione della trombosi venosa.
Il maggior rischio di tromboembolia in gravidanza, in particolare nel periodo di 6 settimane del puerperio, deve essere preso in considerazione (per informazioni su “Gravidanza e allattamento“ vedere paragrafo 4.6).
Sintomi di TEV (trombosi venosa profonda ed embolia polmonare)
Nel caso si presentassero sintomi di questo tipo, le donne devono rivolgersi immediatamente a un medico e informarlo che stanno assumendo un COC.
I sintomi di trombosi venosa profonda (TVP) possono includere:
- gonfiore unilaterale della gamba e/o del piede o lungo una vena della gamba;
- dolore o sensibilità alla gamba che può essere avvertito solo in piedi o camminando;
- maggiore sensazione di calore nella gamba colpita; pelle della gamba arrossata o con colorazione anomala.
I sintomi di embolia polmonare (EP) possono includere:
- comparsa improvvisa e inspiegata di mancanza di respiro e di respirazione accelerata;
- tosse improvvisa che può essere associata a emottisi;
- dolore acuto al torace;
- stordimento grave o capogiri;
- battito cardiaco accelerato o irregolare.
Alcuni di questi sintomi (come “mancanza di respiro“ e “tosse“) sono aspecifici e possono essere interpretati erroneamente come eventi più comuni o meno gravi (ad es. infezioni delle vie respiratorie).
Altri segni di occlusione vascolare possono includere: dolore improvviso, gonfiore o colorazione blu pallida di un'estremità.
Se l'occlusione ha luogo nell'occhio i sintomi possono variare da offuscamento indolore della vista fino a perdita della vista. Talvolta la perdita della vista avviene quasi immediatamente.
Rischio di tromboembolia arteriosa (TEA)
Studi epidemiologici hanno associato l'uso dei COC ad un aumento del rischio di tromboembolie arteriose (infarto miocardico) o di incidenti cerebrovascolari (ad es. attacco ischemico transitorio, ictus). Gli eventi tromboembolici arteriosi possono essere fatali.
Fattori di rischio di TEA
Il rischio di complicanze tromboemboliche arteriose o di un incidente cerebrovascolare nelle donne che utilizzano COC aumenta in presenza di fattori di rischio (vedere la tabella). Yvette è controindicato se una donna presenta un fattore di rischio grave o più fattori di rischio di TEA che aumentano il suo rischio di trombosi arteriosa (vedere paragrafo 4.3). Se una donna presenta più di un fattore di rischio, è possibile che l'aumento del rischio sia maggiore della somma dei singoli fattori; in questo caso deve essere considerato il suo rischio totale. Se si ritiene che il rapporto rischi-benefici sia negativo, non si deve prescrivere un COC (vedere paragrafo 4.3).
Tabella: Fattori di rischio di TEA
|
Fattore di rischio
|
Commento
|
|
Età avanzata
|
In particolare al di sopra dei 35 anni
|
|
Fumo
|
Alle donne deve essere consigliato di non fumare se desiderano usare un COC. Alle donne di età superiore a 35 anni che continuano a fumare deve essere vivamente consigliato l'uso di un metodo contraccettivo diverso.
|
|
Ipertensione
|
|
|
Obesità (indice di massa corporea (IMC) superiore a 30 kg/m2)
|
Il rischio aumenta considerevolmente all'aumentare dell'IMC.
Particolarmente importante nelle donne con altri fattori di rischio.
|
|
Anamnesi familiare positiva (tromboembolia arteriosa in un fratello o un genitore, specialmente in età relativamente giovane, cioè prima dei 50 anni).
|
Se si sospetta una predisposizione ereditaria, la donna deve essere inviata a uno specialista per un parere prima di decidere l'assunzione di qualsiasi COC.
|
|
Emicrania
|
Un aumento della frequenza o della gravità dell'emicrania durante l'uso di COC (che può essere prodromico di un evento cerebrovascolare) può rappresentare un motivo di interruzione immediata.
|
|
Altre condizioni mediche associate ad eventi vascolari avversi
|
Diabete mellito, iperomocisteinemia, valvulopatia e fibrillazione atriale, dislipoproteinemia e lupus eritematoso sistemico.
|
Sintomi di TEA
Nel caso si presentassero sintomi di questo tipo, le donne devono rivolgersi immediatamente a un operatore sanitario e informarlo che stanno assumendo un COC.
I sintomi di accidente cerebrovascolare possono includere:
- intorpidimento o debolezza improvvisa del viso, di un braccio o di una gamba, soprattutto su un lato del corpo;
- improvvisa difficoltà a camminare, capogiri, perdita dell'equilibrio o della coordinazione;
- improvvisa confusione, difficoltà di elocuzione o di comprensione;
- improvvisa difficoltà a vedere con uno o con entrambi gli occhi;
- improvvisa emicrania, grave o prolungata, senza causa nota;
- perdita di conoscenza o svenimento con o senza convulsioni.
Sintomi temporanei suggeriscono che si tratti di un attacco ischemico transitorio (TIA).
I sintomi di infarto miocardico (IM) possono includere:
- dolore, fastidio, pressione, pesantezza, sensazione di schiacciamento o di pienezza al torace, a un braccio o sotto lo sterno;
- fastidio che si irradia a schiena, mascella, gola, braccia, stomaco;
- sensazione di pienezza, indigestione o soffocamento;
- sudorazione, nausea, vomito o capogiri;
- estrema debolezza, ansia o mancanza di respiro;
- battiti cardiaci accelerati o irregolari.
TUMORI GINECOLOGICI
Una meta-analisi dei dati provenienti da 54 studi internazionali ha dimostrato un rischio leggermente più elevato di diagnosi di cancro al seno tra le utilizzatrici di contraccettivi orali. Questo aumentato rischio non sembra essere dipendente dalla durata del trattamento. L'influenza dei fattori di rischio come la nulliparità o una storia familiare di cancro al seno non è stabilita.
Questo aumentato rischio è transitorio e scompare dopo 10 anni dalla sospensione del contraccettivo orale.
È possibile che venga diagnosticato un numero maggiore di tumori del seno nelle donne che assumono contraccettivi orali, per il monitoraggio clinico più regolare cui esse si sottopongono, che comporta un aumento della probabilità di diagnosi precoce.
Poiché il tumore al seno è raro nelle donne al di sotto dei 40 anni di età, il numero eccedente di diagnosi di cancro al seno nelle donne che assumono o hanno assunto di recente un COC è limitato, se rapportato al rischio di cancro mammario durante l'intero arco della vita. I tumori al seno diagnosticati nelle utilizzatrici abituali tendono ad essere clinicamente meno avanzati rispetto a quelli diagnosticati nelle non-utilizzatrici.
Alcuni studi epidemiologici riportano un aumento del rischio di cancro della cervice nelle utilizzatrici a lungo termine di contraccettivi orali combinati. Tuttavia, continua ad essere motivo
di controversia circa la misura in cui questi dati possano essere attribuiti a differenze di comportamento sessuale o ad altri fattori quali il papilloma virus umano (HPV).
I dati pubblicati non compromettono l'uso di contraccettivi orali, in quanto i potenziali rischi sembrano essere superati dai benefici.
Inoltre, la contraccezione orale diminuisce il rischio di tumori ovarici e endometriali.
NEOPLASIA/PATOLOGIA AL FEGATO
Nelle utilizzatrici di contraccettivi orali combinati sono stati riportati rari casi di tumori epatici benigni (per es. iperplasia nodulare focale, adenomi epatici) e ancora più raramente, tumori epatici maligni. In casi isolati, questi tumori hanno provocato emorragie intraddominali che hanno messo la paziente in pericolo di vita. Quando si verificano dolore addominale superiore, ingrossamento del fegato o segni di emorragia intra-addominale nelle donne che assumono contraccettivi orali combinati, deve essere valutato tumore epatico nella diagnosi differenziale.
I disturbi acuti o cronici della funzione epatica possono richiedere l'interruzione del contraccettivo orale combinato fino a quando i parametri della funzione epatica non siano ritornati alla normalità.
La ricorrenza dell'ittero colestatico e/o del prurito correlato alla colestasi che si sono verificati in precedenza durante la gravidanza o durante un precedente uso di steroidi sessuali richiede l'interruzione dei contraccettivi orali combinati
CEFALEA
La comparsa o l'esacerbazione di emicrania o lo sviluppo di mal di testa ricorrente persistente o grave con un manifestazioni insolite, richiede l'interruzione del contraccettivo orale combinato e la valutazione della causa
IPERTENSIONE
Sebbene siano stati riportati lievi aumenti della pressione sanguigna in molte donne che assumono contraccettivi orali combinati, aumenti clinicamente rilevanti sono rari. Solo in questi rari casi è giustificata un' interruzione immediata dell'uso di COC. Se, durante l'uso di un contraccettivo orale combinato nell'ipertensione preesistente, valori di pressione sanguigna costantemente elevati o un aumento significativo della pressione sanguigna non rispondono adeguatamente al trattamento antiipertensivo, il contraccettivo orale combinato deve essere sospeso. Se ritenuto appropriato, l'uso di contraccettivi orali combinati può essere ripreso se risulta possibile ottenere valori normotensivi mediante la terapia antiipertensiva.
ALTRO
- Deve essere adottata cautela in donne con:
- Disturbi metabolici come diabete non complicato.
- Iperlipidemia (ipertrigliceridemia, ipercolesterolemia). Le donne in trattamento per iperlipidemie devono essere seguite costantemente se optano per l'uso di COC. L'ipertrigliceridemia persistente può verificarsi in una piccola percentuale di utilizzatrici di COC.
- Le donne con ipertrigliceridemia o una loro anamnesi familiare, possono risultare ad un aumentato rischio di pancreatite quando usano COC.
- Obesità (indice di massa corporea = peso / altezza2 ≥ 30)
- Tumori benigni al seno e distrofia uterina (iperplasia, fibroma)
- Iperprolattinemia con o senza galattorrea.
- Deve anche essere garantita una stretta sorveglianza in presenza di condizioni, che si possono verificare o peggiorare in gravidanza o con l'uso di COC, rispettivamente in pazienti che presentano o con anamnesi di: epilessia, emicrania, otosclerosi, asma, anamnesi familiare di malattie vascolari, vene varicose, herpes gestationis, calcoli biliari, lupus eritematoso sistemico, disfunzione cardiaca, renale o epatica, depressione, ipertensione, corea, sindrome uremica emolitica.
- Gli estrogeni esogeni possono indurre o aggravare i sintomi di angioedema ereditario e acquisito.
- In studi clinici, l'amenorrea, non legata alla gravidanza, è stata osservata nel 7% dei cicli (che si verificano nel 24% delle donne per tutta la durata degli studi clinici) e il 3,6% delle donne ha avuto cicli amenorroici consecutivi. Negli studi clinici, solo l'1% delle donne ha interrotto il trattamento a causa dell'amenorrea.
Quando Yvette è assunta secondo le indicazioni, nel caso di un ciclo amenorroico non vi è alcuna ragione per interrompere il trattamento e per la prestazione di un test di gravidanza. Se Yvette non viene assunto secondo le istruzioni o se si verifica amenorrea dopo un lungo periodo di mestruazioni regolari, deve essere esclusa una gravidanza.
Alcune donne possono andare incontro amenorrea post-terapeutica (eventualmente con anovulazione) o a oligomenorrea, specialmente quando una simile condizione era preesistente. Solitamente tali condizioni si risolvono spontaneamente. Se l'amenorrea è prolungata, devono essere effettuate indagini sulla possibilità di disturbi dell'ipofisi prima di qualsiasi ulteriore prescrizione.
Con tutti i contraccettivi orali combinati, possono verificarsi emorragie irregolari (spotting o sanguinamento), soprattutto durante i primi mesi di trattamento. Pertanto, la valutazione di qualsiasi emorragia irregolare è significativa solo dopo un intervallo di adattamento di circa tre cicli.
Se queste irregolarità di sanguinamento persistono o si verificano dopo cicli precedentemente regolari, si devono considerare cause non ormonali e si indicano adeguate misure diagnostiche adeguate per escludere patologie maligne o la gravidanza. Ulteriori misure diagnostiche possono includere il raschiamento.
- Sono stati riportati casi di depressione durante l'uso di COC. Donne con anamnesi di depressione che usano COC devono essere attentamente osservate.
Umore depresso e depressione sono effetti indesiderati ben noti nell'uso di contraccettivi ormonali (vedere paragrafo 4.8). La depressione può essere grave ed è un fattore di rischio ben noto per il comportamento suicidario e il suicidio. Alle donne va consigliato di contattare il medico in caso di cambiamenti d'umore e sintomi depressivi, anche se insorti poco dopo l'inizio del trattamento.
- Se durante una precedente gravidanza o un precedente utilizzo di contraccettivi orali combinati è insorto melasma/cloasma è necessario evitare l'esposizione alla luce solare per ridurre al minimo l'esacerbazione di questa condizione.
- La diarrea e/o il vomito possono ridurre l'assorbimento degli ormoni dei contraccettivi orali combinati (vedere paragrafo 4.2).
Esami/visite mediche
Prima di iniziare o riprendere l'uso di Gestodene/Etinilestradiolo si deve raccogliere un'anamnesi completa (inclusa l'anamnesi familiare) e si deve escludere una gravidanza. Si deve misurare la pressione arteriosa ed eseguire un esame clinico, guidato dalle controindicazioni (vedere paragrafo 4.3) e dalle avvertenze (vedere paragrafo 4.4). È importante attirare l'attenzione della donna sulle informazioni relative alla trombosi venosa o arteriosa, incluso il rischio associato a Gestodene/Etinilestradiolo rispetto ad altri COC, i sintomi di TEV e TEA, i fattori di rischio noti e cosa fare in caso di sospetta trombosi.
La donna deve anche essere informata della necessità di leggere attentamente il foglio illustrativo e di seguirne i consigli. La frequenza e il tipo di esami devono basarsi sulle linee guida stabilite e devono adattarsi alla singola donna.
Le donne devono essere informate che i contraccettivi ormonali non proteggono dalle infezioni da HIV (AIDS) e da altre malattie sessualmente trasmesse.
Questo medicinale contiene lattosio. I pazienti con rari problemi ereditari di intolleranza al galattosio, deficit totale di lattasi o malassorbimento di glucosio-galattosio non devono assumere questo medicinale.
1 Queste incidenze sono state stimate dalla totalità dei dati dello studio epidemiologico, utilizzando rischi relativi per i diversi prodotti rispetto ai CHC contenenti levonorgestrel.
2 Punto medio dell'intervallo 5-7 per 10.000 WY, basato su un rischio relativo di COC contenenti levonorgestrel rispetto al non utilizzo di circa 2,3-3,6
Interazioni con altri medicinali e altre forme di interazione
Quali farmaci o alimenti possono modificare l'effetto di Yvette
Nota: le informazioni sulla prescrizione dei farmaci concomitanti devono essere consultate per identificare potenziali interazioni.
Effetti di altri medicinali su Yvette
Possono verificarsi interazioni con farmaci che inducono enzimi microsomiali. Ciò può comportare una maggiore clearance degli ormoni sessuali e sanguinamenti improvvisi e/o insufficienza contraccettiva.
Somministrazione
L'induzione enzimatica può essere osservata già dopo alcuni giorni di trattamento. La massima induzione enzimatica si osserva generalmente entro poche settimane. Dopo l'interruzione della terapia farmacologica, l'induzione enzimatica può essere sostenuta per circa 4 settimane.
Trattamento a breve termine
Le donne in trattamento con farmaci che inducono enzimi, devono usare temporaneamente un metodo di barriera o un altro metodo contraccettivo in aggiunta al COC. Il metodo di barriera deve essere usato per tutto il tempo della terapia farmacologica concomitante e per 28 giorni dopo la sua interruzione. Se la terapia farmacologica va oltre la fine delle compresse attive nella confezione COC, le compresse placebo devono essere scartate e la confezione di COC successiva deve essere iniziato immediatamente.
Trattamento a lungo termine
Nelle donne in trattamento a lungo termine con principi attivi che inducono gli enzimi, si raccomanda un altro metodo contraccettivo affidabile, non ormonale.
Le seguenti interazioni sono state riportate in letteratura.
Sostanze che aumentano la clearance dei COC (ridotta efficacia dei COC per induzione enzimatica), per esempio.:
Barbiturici, bosentan, carbamazepina, fenitoina, primidone, rifampicina e ritonavir per i farmaci per l'HIV, nevirapina ed efavirenz e possibilmente anche felbamato, griseofulvin, oxcarbazepina, topiramato e prodotti contenenti il rimedio erboristico St. John's Wort (hypericum perforatum).
Sostanze con effetti variabili sulla clearance dei COC
Molte combinazioni di inibitori della proteasi dell'HIV e di inibitori non nucleosidici della trascrittasi inversa, incluse combinazioni con inibitori dell'HCV, possono aumentare o diminuire le concentrazioni plasmatiche di estrogeni o progestinici quando somministrati in concomitanza con COC. L'effetto netto di questi cambiamenti può essere clinicamente rilevante in alcuni casi.
Pertanto, le informazioni sulla prescrizione dei farmaci concomitanti per HIV / HCV devono essere consultate per identificare potenziali interazioni ed eventuali raccomandazioni correlate. In caso di dubbio, un metodo contraccettivo di barriera aggiuntivo deve essere usato dalle donne in terapia con inibitori della proteasi o inibitori non nucleosidici della trascrittasi inversa.
Sostanze che riducono la clearance di KOK (inibitori enzimatici):
La rilevanza clinica di potenziali interazioni con inibitori enzimatici non è nota.
La somministrazione concomitante di potenti inibitori del CYP3A4 può aumentare la concentrazione plasmatica di estrogeni o progestinici o entrambi.
Etoricoxib a dosi da 60 a 120 mg/die ha dimostrato di aumentare i livelli plasmatici di etinilestradiolo 1,4 o 1,6 volte quando somministrato in associazione con COC contenenti 35 microgrammi di etinilestradiolo.
Influenza dei contraccettivi orali combinati su altri medicinali
I contraccettivi orali possono influenzare il metabolismo di altri farmaci. Pertanto, i livelli plasmatici e le concentrazioni di tessuto possono essere aumentati (ad es. Ciclosporina) o ridotti (ad es. Lamotrigina).
I dati clinici suggeriscono che l'etinilestradiolo inibisce la clearance del substrato del CYP1A2, determinando un aumento debole (ad es. Teofillina) o moderato (ad es. Tizanidina) nella sua concentrazione plasmatica.
Interazioni farmacodinamiche
Durante gli studi clinici con pazienti trattati per le infezioni da virus dell'epatite C (HCV) con medicinali contenenti ombitasvir/paritaprevir/ritonavir e dasabuvir con o senza ribavirina, si sono verificati in maniera significativa aumenti delle transaminasi (ALT) superiori a 5 volte il limite superiore della norma (ULN) più frequentemente nelle donne che utilizzavano medicinali contenenti etinilestradiolo come i contraccettivi ormonali combinati (COC). Inoltre, anche nei pazienti trattati con glecaprevir / pibrentasvir o sofosbuvir/velpatasvir/voxilaprevir, sono stati osservati aumenti delle ALT in donne che usavano farmaci contenenti etinilestradiolo come i COC (vedere paragrafo 4.3).
Pertanto, gli utilizzatori di Yvette devono passare ad un metodo alternativo di contraccezione (ad esempio, contraccettivi esclusivamente progestinici o metodi non ormonali) prima di iniziare la terapia con questi regimi di specialità medicinali in combinazione. Yvette può essere riavviato 2 settimane dopo il completamento del trattamento con questi regimi combinati di medicinali.
Altre forme di interazione
Test di laboratorio
L'uso di contraccettivi steroidei può influenzare i risultati di alcuni test di laboratorio, inclusi parametri biochimici di fegato, tiroide, funzionalità surrenalica e renale, livelli plasmatici di proteine (portatrici), ad es. Globulina legante i corticosteroidi e frazioni lipidiche/lipoproteine, parametri del metabolismo dei carboidrati e parametri di coagulazione e fibrinolisi.
Interazioni riportate su letteratura scientifica internazionalePrima di prendere
"Yvette" insieme ad altri farmaci come
“Aprepitant Accord”,
“Aprepitant Teva”,
“Atanto”,
“Atazanavir Krka”,
“Atazanavir Mylan”,
“Atazanavir Sandoz”,
“Aurantin - Soluzione (uso Interno)”,
“Carbamazepina EG”,
“Carbamazepina Zentiva - Compressa A Rilascio Modificato”,
“Dintoina”,
“Dintoinale”,
“Edeven C.M.”,
“Efavirenz E Emtricitabina E Tenofovir Disoproxil Aurobindo”,
“Efavirenz + Emtricitabina + Tenofovir Disoproxil Mylan”,
“Efavirenz Emtricitabina Tenofovir Disoproxil Krka”,
“Efavirenz Emtricitabina Tenofovir Disoproxil Teva”,
“Efavirenz / Emtricitabina / Tenofovir Disoproxil Zentiva”,
“Efavirenz Teva”,
“Emend”,
“Essaven Gel”,
“Evotaz”,
“Fenitoina Hikma”,
“Fenobarbitale Sodico Salf”,
“Firacrono”,
“Fosaprepitant Hikma”,
“Fulcin”,
“Gamibetal Complex”,
“Gardenale”,
“Ivemend”,
“Kaletra - Compresse Rivestite”,
“Kaletra - Soluzione”,
“Liotontrauma”,
“Lopinavir E Ritonavir Mylan”,
“Luminale - Compressa”,
“Luminale - Soluzione (uso Interno)”,
“Maviret - Compresse Rivestite”,
“Maviret - Granulato”,
“Mycobutin”,
“Mysoline”,
“Nervaxon”,
“Nevirapina Mylan”,
“Nevirapina Teva Italia”,
“Norvir - Compresse Rivestite”,
“Norvir - Polvere Per Sospensione”,
“Oxcarbazepina Tecnigen - Compresse Rivestite”,
“Reparil”,
“Reparilexin”,
“Reyataz - Capsula”,
“Rifadin”,
“Rifater”,
“Rifinah”,
“Rifocin”,
“Ritonavir Mylan”,
“Ritonavir Sandoz”,
“Somatoline”,
“Stadmycin”,
“Targretin”,
“Tegretol”,
“Tolep”,
“Viramune”,
“Vosevi”,
“Zigabal - Compressa”, etc.., chiedi al tuo al tuo medico o farmacista di fiducia
di verificare che sia sicuro e non dannoso per la tua salute ...
Fertilità, gravidanza e allattamento
Gravidanza
Yvette non è indicato durante la gravidanza.
Nell'uso clinico fino ad oggi, e diversamente dal dietilstilbestrolo, i risultati di numerosi studi epidemiologici hanno permesso di considerare ridotto il rischio di malformazioni con estrogeni somministrati da soli o in combinazione durante la gravidanza precoce.
Inoltre, i rischi relativi alla differenziazione sesso sessuale del feto (in particolare femminili) che sono stati descritti con i primi progestinici altamente androgenomimetici non possono essere estrapolati a più recenti progestinici (come quello utilizzato in questo medicinale) che sono notevolmente meno androgenomimetici.
Di conseguenza, la scoperta di una gravidanza in una paziente che riceve una combinazione estrogeno-progestogenica non giustifica l'aborto.
Il maggior rischio di tromboembolia (VTE) nel periodo dopo il parto, deve essere preso in considerazione quando viene ripresa l'assunzione di Yvette (vedere paragrafo 4.2 e 4.4).
Allattamento
L'uso di questo medicinale in madri che allattano al seno non è consigliato in quanto gli estrogeni-progestogeni possono ritrovarsi nel latte materno e sono stati segnalati alcuni effetti avversi sul bambino, tra cui ittero e ingrossamento del seno.
L'allattamento può essere influenzato dai COC poiché possono ridurre la quantità e modificare la composizione del latte materno.
Durante l'allattamento deve essere consigliato un altro metodo contraccettivo.
Effetti sulla capacità di guidare veicoli e sull'uso di macchinari
Yvette ha un' influenza nulla o trascurabile sulla capacità di guidare veicoli e di usare macchinari.
Effetti indesiderati
Quali sono gli effetti collaterali di Yvette
I seguenti effetti indesiderati sono stati osservati durante il trattamento con i contraccettivi orali combinati.
Descrizione di alcune reazioni avverse
Nelle donne che usano COC è stato osservato un maggior rischio di eventi trombotici e tromboembolici arteriosi e venosi, tra cui infarto miocardico, ictus, attacchi ischemici transitori, trombosi venosa ed embolia polmonare, e tale rischio è discusso più dettagliatamente nel paragrafo 4.4.
L'uso di COC è stato associato a:
- un aumento del rischio di neoplasia intraepiteliale cervicale e del cancro della cervice
- un aumento del rischio di essere diagnosticato con il cancro al seno
- un aumento del rischio di tumori epatici benigni (ad es. Iperplasia focale nodulare, adenoma epatico)
Durante gli studi clinici, è stata osservata amenorrea nel 15% delle pazienti (vedere paragrafo 4.4). Gli effetti indesiderati segnalati più frequentemente (>10%) da parte delle pazienti durante gli studi clinici di fase III e durante la fase di follow-up post-marketing del prodotto sono stati cefalea, inclusa emicrania, ed emorragie da rottura/spotting.
In corso di trattamento con i COC sono stati segnalati altri effetti indesiderati.
|
Classificazione per Organi e Sistemi
|
Molto Comuni
≥ 1/10
|
Comuni
da ≥1/100 a <1/10
|
Non comuni
da ≥1/1000 a <1/100
|
Rari
da ≥1/10.000 a <1/1000
|
Molto rari
<1/10.000
|
Non nota
(la frequenza non può essere stimata sulla base dei dati disponibili)
|
|
Infezioni e infestazioni
|
|
Vaginite, compresa candidiasi vaginale
|
|
|
|
|
|
Tumori benigni, maligni e non specificati (cisti e polipi compresi)
|
|
|
|
|
Adenoma epatico, carcinoma epatocellulare
|
|
|
Disturbi del sistema immunitario
|
|
|
|
Reazioni anafilattiche/anafilattoidi con rari casi di orticaria, gravi disturbi circolatori e respiratori
|
Esacerbazione del lupus eritematoso sistemico
|
Esacerbazione dei sintomi dell'angioedema ereditario e acquisito
|
|
Disturbi del metabolismo e della nutrizione
|
|
|
Variazioni dell'appetito (aumento o diminuzione)
|
Intolleranza al glucosio
|
Esacerbazione della porfiria
|
|
|
Disturbi psichiatrici
|
|
Variazioni dell'umore, inclusa depressione, variazioni della libido
|
|
|
|
|
|
Patologie del sistema nervoso
|
Cefalea, incluse emicranie
|
Nervosismo, capogiri
|
|
|
Esacerbazione della corea
|
|
|
Patologie dell'occhio
|
|
|
|
Irritazione da lenti a contatto
|
Neurite ottica*, trombosi vascolare retinica
|
|
|
Patologie vascolari
|
|
|
|
Tromboembolismo venoso (TEV)/ tromboembolismo arterioso (TEA)
|
Peggioramento delle vene varicose
|
|
|
Patologie gastrointestinali
|
|
Nausea, vomito, dolore addominale
|
Crampi addominali, flatulenza
|
|
Pancreatite, colite ischemica
|
Malattia infiammatoria intestinale (Malattia di Crohn, colite ulcerosa)
|
|
Patologie epatobiliari
|
|
|
|
Ittero colestatico
|
Malattia della cistifellea (Litiasi biliare, colestasi**)
|
Lesioni epatocellulari (ad esempio epatite, anomalie epatiche)
|
|
Patologie della cute e del tessuto sottocutaneo
|
|
Acne
|
Eruzioni cutanee, cloasma (melasma), con rischio di persistenza, irsutismo, alopecia
|
Eritema nodoso
|
Eritema multiforme
|
|
|
Patologie renali e urinarie
|
|
|
|
|
Sindrome emolitico-uremica
|
|
|
Patologie dell'apparato riproduttivo e della mammella
|
Sanguinamento/spotting
|
Dolore al seno, tensione mammaria, ingrossamento del seno, secrezione dal seno, dismenorrea, alterazioni del flusso mestruale, alterazioni dell'ectropion cervicale e secrezioni, amenorrea
|
|
|
|
|
|
Patologie sistemiche e condizioni relative alla sede di somministrazione
|
|
Ritenzione di liquidi/edema
|
|
|
|
|
|
Esami diagnostici
|
|
Variazione del peso (aumento o riduzione)
|
Aumento della pressione sanguigna, variazioni dei livelli dei lipidi plasmatici, compresa ipertrigliceridemia
|
Diminuzione dei livelli di folato nel siero ***
|
|
|
* La neurite ottica può causare la perdita parziale o totale della vista.
** I contraccettivi orali combinati possono aggravare la litiasi biliare e la colestasi preesistenti.
*** I livelli di folato sierico possono essere depressi con la terapia con COC. Questo può essere di carattere clinico se la donna diventa incinta poco dopo la sospensione di COC.
Segnalazione delle reazioni avverse sospette. La segnalazione delle reazioni avverse sospette che si verificano dopo l'autorizzazione del medicinale è importante, in quanto permette un monitoraggio continuo del rapporto beneficio/rischio del medicinale. Agli operatori sanitari è richiesto di segnalare qualsiasi reazione avversa sospetta tramite il sistema nazionale di segnalazione all'indirizzo
www.aifa.gov.it/content/segnalazione-reazioni-avverse.
Sovradosaggio
Cosa fare se avete preso una dose eccessiva di Yvette
Non sono stati osservati effetti indesiderati gravi in seguito all'assunzione di dosi elevate di COC.
I sintomi di sovradosaggio da contraccettivi orali in adulti e bambini possono comprendere nausea, vomito, e improvvisa emorragia. Non esiste un antidoto specifico e, se necessario, il trattamento del sovradosaggio è indirizzato al trattamento dei sintomi
Il sanguinamento vaginale può anche verificarsi nelle ragazze prima del menarca se prendono Yvette inavvertitamente.
Scadenza
Conservazione
Questo medicinale non richiede alcuna condizione particolare di conservazione.
Farmaci Equivalenti
I farmaci equivalenti di
Yvette a base di
Gestodene + Etinilestradiolo sono:
Arianna, Minesse
Foglietto Illustrativo
Fonti Ufficiali
